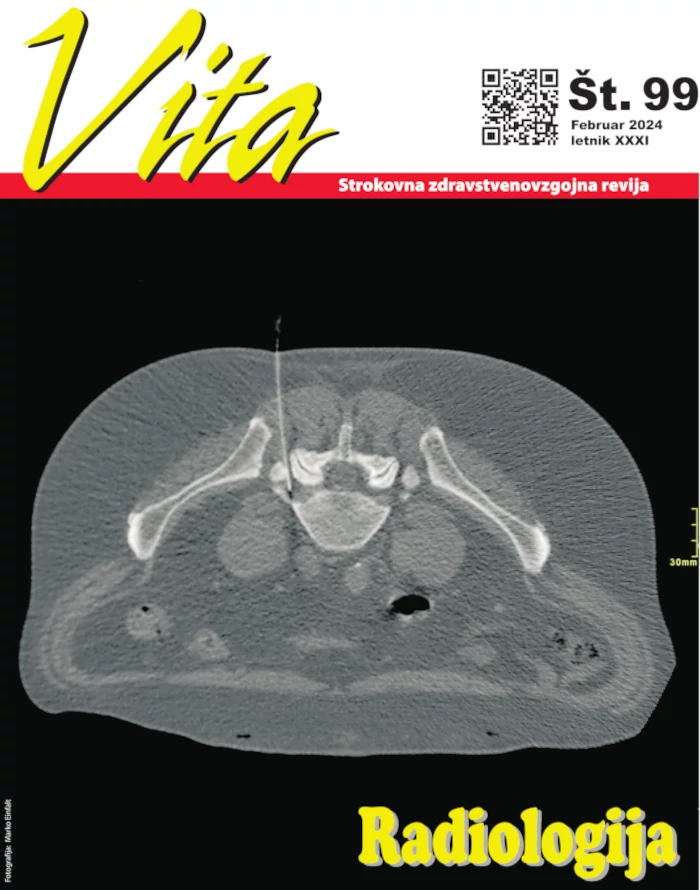
Del materničnega vratu, ki moli v nožnico, je prekrit s ploščatoceličnim epitelijem, prehajajočim v področju zunanjega materničnega ustja v cilindrični žlezni epitelij kanala materničnega vratu. Področje, kjer se obe vrsti epitelija prepletata, imenujemo področje preraščanja. V področju, kjer se cilindrični epitelij endocerviksa nadomešča s ploščatim epitelijem, lahko nastanejo nepravilnosti v dozorevanju in diferenciaciji celic, vse do atipičnih oblik celic, to je do nastanka cervikalne intraepitelne neoplazije (CIN) v preteklosti smo to imenovali tudi displazija. Pojav imenujemo predrakasti, ker atipične neoplastične celice ne vdirajo v globlje plasti materničnega vratu preko bazalne membrane ploščatega epitelija, kar je sicer ena izmed značilnosti rakastega tkiva. Za CIN so značilni nepravilno zorenje, neurejen razvoj celic, jedrne nepravilnosti in povečana delitvena aktivnost. Glede na izraženost neoplastičnih sprememb razlikujemo tri stopnje CIN: CIN 1 (spremembe obsegajo do eno tretjino debeline epitelija), CIN 2 (spremembe obsegajo do dve tretjini epitelija) in CIN 3 (spremembe obsegajo več kot dve tretjini epitelija). CIN 3 je huda displazija ali že intraepitelni rak (carcinoma in situ – CIS). Iz CIN lahko nastane invazivni rak materničnega vratu. Pomembno vlogo v razvoju nekaterih oblik CIN in raka materničnega vratu imajo visokorizični genotipi humanih virusov papiloma (HPV): 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 in 82. CIN ugotavljamo:
- z mikroskopsko preiskavo posameznih celic v brisu materničnega vratu,
- s kolposkopijo,
- s histološkim pregledom odščipnjenega ali izrezanega tkiva (biopsija).
Približno 20 do 30 odstotkov CIN visoke stopnje (CIN 3) preide v invazivni rak, zato jih je treba zdraviti, saj lahko le na tak način preprečimo nastanek invazivnega raka. Odstranimo tudi CIN srednje stopnje (CIN 2), kadar jih spremljajo ponavljajoči se sumljivi brisi materničnega vratu.
RAK MATERNIČNEGA VRATU
Rak materničnega vratu (RMV) je bil še pred štirimi desetletji pri Slovenkah najpogostejši malignom, v nerazvitih deželah sveta pa je še vedno tako. Bolezen je najpogostejša okoli 50. leta starosti, vendar obolevajo tudi zelo mlade ženske, predvsem tiste, ki so začele zgodaj spolno živeti in so imele več partnerjev. Po najnovejših podatkih iz Registra raka v Sloveniji je za RMV leta 2004 zbolelo 195 žensk, kar predstavlja pojavnost (incidenco) bolezni 19,1 na 100.000 žensk. Bolezen najpogosteje prizadene ženske med 50. in 55. letom starosti. Med omenjenimi bolnicami smo RMV ugotovili v lokaliziranem stadiju (omejenem na maternični vrat) v 111 primerih (56,9 odstotka), v 75 primerih (38,5 odstotka) se je RMV že začel širiti na sosednje organe (predvsem v bezgavke), v 8 primerih (4,1 odstotka) pa je bila bolezen v napredovalem stadiju. Pomembno je, da odkrijemo (in pravočasno zdravimo) čim več oblik predstopenj RMV; teh smo v omenjenem letu odkrili kar 944. Rak materničnega vratu je v 90 odstotkih ploščatoceličnega porekla, preostalih 10 odstotkov pa je žleznega izvora iz sluznice materničnega vratu. Sprva se pokaže kot zadebelitev epitelija, kot široka rdeča vzbrst ali kot ranica. Širi se iz materničnega vratu z vraščanjem v sosednja tkiva: v maternične vezi, v nožnico, v maternično telo, mehur, danko ter zaseva predvsem limfogeno, najprej v medenične bezgavke, kasneje ob aorti; redkeje zaseva s krvjo v pljuča, jetra in možgane. Bolnice z napredovalo boleznijo trpijo predvsem zaradi lokalnega bolezenskega razdejanja v medenici. Pri zelo napredovalih oblikah razpadejo stene mehurja, nožnice in danke, nakar se pojavijo močni izcedki, pomešani z blatom in urinom.
RMV ne daje zgodnjih znakov bolezni. Ko se znaki pojavijo, je bolezen že toliko napredovala, da je zdravljenje težje, uspehi zdravljenja pa so slabši. Prizadevamo si, da bi odkrili predstopnje RMV, torej še v fazi, ko bolezen ni razširjena po materničnem vratu in v drugih organih. To omogoča le citološki pregled celic v brisu materničnega vratu, ki za zdaj ostaja edina oblika zgodnjega odkrivanja RMV. Predstopnje RMV torej ne kažejo znakov bolezni, ko pa se pojavijo, se najpogosteje pojavijo v obliki nepravilnih krvavitev, izcedkov iz nožnice in bolečin. Prvi simptom, ki ga običajno ženska opazi, je kontaktna krvavitev ob spolnem občevanju. Sledi krvavkast in smrdeč izcedek, kasneje pa tudi izvenciklične krvavitve. Ko se pojavijo prvi znaki, gre najpogosteje že za napredovalo bolezen. Kasnejše težave so bolečine, uhajanje vode in blata zaradi razpada stene nožnice, mehurja in danke (fistula vesicovaginalis in fistula rectovaginalis), zapora ureterjev s posledično uremijo ter kaheksija. Diagnozo postavimo s kliničnim ginekološkim pregledom, odvzemom brisa materničnega vratu, kolposkopijo in z mikroskopsko analizo odščipnjenega vzorca tkiva. Sledijo še pregled medenice z ultrazvokom, intravenska pielografija, ultrazvočni pregled jeter, rentgensko slikanje pljuč, limfografija, scintigrafija skeleta, določitev tumorskih markerjev in CT medenice ter abdomna.
Predstopnje RMV zdravimo z manjšimi operativnimi posegi, kot so destrukcija, ekscizija in konizacija materničnega vratu. Ti posegi navadno ne puščajo trajnejših posledic za zdravje bolnic. Izvedejo se ambulantno ali v kratki hospitalizaciji, z uporabo lokalne ali splošne anestezije. Tudi ozdravitev v teh primerih je praktično sto odstotna. Pri načrtovanju zdravljenja RMV je izredno pomembno poznavanje razširjenosti bolezni. Z operacijo smo lahko uspešni le, kadar lahko malignom odstranimo korenito (radikalno), torej z varnostnim robom zdravega tkiva. V zgodnjih stopnjah je to mogoče doseči, v napredovalih pa ne. Zgodnje stadije RMV ozdravimo že z manjšo operacijo, ki ne zapušča večje invalidnosti, to je konizacija ali pa odstranitev maternice (histerektomija). Bolnice z višjimi stadiji bolezni operiramo korenito (radikalno) s t. i. Wertheim-Meigs-Novakovo operacijo, ki obsega poleg odstranitve cele maternice tudi odstranitev zgornje tretjine nožnice in materničnih vezi ter odstranitev bezgavk v medenici, včasih tudi tistih ob aorti. Odstranitev jajčnikov in jajcevodov pri mladih bolnicah ni potrebna, ker se RMV ne širi na jajčnike in jajcevode in tja tudi praviloma ne zaseva. RMV je tudi občutljiv za obsevanje, zato je mogoče vse stopnje zdraviti tudi z ionizirajočimi žarki, obvezno pa tiste bolnice z napredovalo boleznijo, ko operacija ni več mogoča. V novejšem času poročajo tudi o zadovoljivih uspehih zdravljenja s citostatiki, ki jih običajno dajemo hkrati z obsevanjem (kemoradiacija). Pri vsaki bolnici mora skupina strokovnjakov (kirurg, radioterapevt, internist-onkolog torej konzilij) določiti najprimernejši način zdravljenja. Pogosto se konzilij odloči za kombinacijo različnih načinov zdravljenja. Bolnice prenašajo zdravljenje predstopenj RMV odlično. Po posegu so sicer lahko prisotne manjše krvavitve in občasni izcedki iz nožnice, vendar se maternični vrat hitro zaceli in bolnica lahko živi normalno življenje, brez strahu, da je bolezen prisotna. Prvih šest tednov odsvetujemo spolne odnose. Seveda so v teh primerih potrebni redni kontrolni pregledi, pri katerih ugotavljamo morebitne zaplete in uspešnost zdravljenja.
Zdravljenje invazivnih in napredovalih oblik RMV je zahtevnejše, zato so tudi obremenitve, ki so jim v teh primerih izpostavljene bolnice, večje. Gre tako za telesne obremenitve (operacija, obsevanje, kemoterapija) kot psihosocialne težave, ki se jim ne da povsem izogniti. V procesu zdravljenja jim zagotavljamo tudi psihološko podporo, trudimo pa se tudi za čim hitrejše okrevanje in povratek v domače in delovno okolje.
ZAPLETI ZDRAVLJENJA
Kakovost življenja po uspešnem zdravljenju je odvisna od stadija, v katerem bolezen odkrijemo, in pa od postopkov, ki so potrebni za uspešno zdravljenje. Na slednje pa vplivajo tudi številni individualni dejavniki, spremljajoče bolezni in podobno. V glavnem lahko trdimo, da kakovost življenja bolnic po zdravljenju predstopenj RMV ni zmanjšana. Enako velja za spolno funkcijo ženske. V primeru obsežnih operativnih posegov, obsevanja in kemoterapije pa je lahko kakovost življenja zmanjšana, saj so potrebni dolgotrajni in naporni rehabilitacijski postopki, da se ponovno vzpostavi funkcija sečil in genitalnega trakta. Tudi spolno življenje je lahko v teh primerih moteno, saj obsežno zdravljenje RMV lahko vpliva tudi na dolžino, širino in elastičnost nožnice. Zdravljenje tovrstnih težav je zahtevno in spada v domeno ginekološkega onkologa. Med kirurškim zdravljenjem invazivnih oblik RMV in po njim so možni tudi zapleti, kot so krvavitve, venska tromboza in trombembolija, infekcije, zožitev sečevodov, brazgotinjenje v medenici, bolečine in nastanek fistul. Podobne težave lahko nastopijo tudi po obsevanju, po zdravljenju s citostatiki pa se pojavljo slabost, bruhanje, občutljivost sluznic, izpadanje las in povečana nagnjenost k infekcijam.V sodelovanju s fiziatri si prizadevamo za uspešno rehabilitacijo, v sodelovanju z izbranimi zdravniki pa načrtujemo vsaki bolnici posebej prilagojen obseg aktivnosti na delovnem področju. 5-letno preživetje bolnic z RMV v stadiju I znaša 85 odstotkov, v stadiju II 50 odstotkov, v stadiju III 25 odstotkov in v stadiju IV le 5 odstotkov. Starostno specifično 5-letno preživetje bolnic z RMV v Evropi znaša 60,4 odstotka, v Sloveniji pa 65,2 odstotka. Po zaključenem zdravljenju predstopenj ali RMV žensko naročimo na redne ginekološke preglede v ginekološko onkološko ambulanto, prav tako pa mora biti pozorna na možnost ponovitve bolezni ali celo nastanka raka drugih organov. Zato se mora v primeru kakršnihkoli težav takoj oglasiti pri ginekologu.
RODNOST
Zdravljenje predstopenj RMV lahko vpliva na sposobnost in potek zanositve, predvsem v primerih, ko je bilo treba odstraniti večja področja materničnega vratu. V teh primerih se lahko v nosečnosti pojavi slabost zapiranja materničnega ustja s posledičnim splavom ali predčasnim porodom. Tovrstne zaplete lahko uspešno preprečimo z mirovanjem, včasih pa je treba narediti obročkanje (serklažo) v zgodnji nosečnosti. Kadar je v procesu zdravljenja potrebno odstraniti celotno maternico, ženska seveda ne more zanositi. V zadnjem času poskušamo v primerih zgodnjih invazivnih RMV ohraniti vsaj telo maternice, tako da odstranimo maternični vrat in medenične bezgavke. Po tem posegu je možna zanositev in donositev, seveda pa so tovrstni posegi možni le pri redkih bolnicah. Predvsem je pomembno, da ženske hodijo na redne ginekološke preglede. Ginekolog med pregledom odvzame bris materničnega vratu, kar je za zdaj še vedno najpomembnejša metoda odkrivanja predstopenj raka. Ginekološke preglede svetujemo enkrat na leto, sam bris pa lahko pri ženskah, ki nimajo povečanega tveganja za to bolezen, odvzamemo v daljših časovnih obdobjih. Zavedati se moramo, da ginekološki pregledi niso namenjeni le odkrivanju RMV, pač pa tudi ugotavljanju drugih ginekoloških bolezni, svetovanju glede kontracepcije in načrtovanja družine, hormonskemu nadomestnemu zdravljenju in podobno. Ženskam, ki so prejele vabilo za odvzem brisa materničnega vratu v državnem programu ZORA, pa svetujemo, da ne odlašajo z obiskom pri ginekologu, saj jih lahko samo pravočasno ugotovljena prisotnost predstopenj RMV obvaruje pred nevarno in zahrbtno boleznijo, kot je napredovali RMV.
Klinika za ginekologijo in perinatologijo
Univerzitetni klinični center Maribor